Ecografia delle anche secondo Graf a Turi
Incidenza
L’incidenza della DCA è difficilmente quantificabile e varia in rapporto a fattori razziali e genetici, ai criteri diagnostici impiegati e alle differenti età del paziente.
Sono colpiti da displasia acetabolare dai 5 a 30 su 1000 nati vivi. Solo 2,7 su 1000 nati vivi sono affetti da instabilità. In epoca neonatale, la lussazione viene riportata in 1-2,5 casi per 1000 neonati. L’incidenza nel Centro-Europa è del 2-4%, mentre in Italia è intorno all’1-3%.
L’anomalia è prevalente nel sesso femminile. Inoltre, per un 20% l’affezione è bilaterale e l’anca sinistra è più interessata di quella destra. L’incidenza varia in maniera significativa in base al gruppo razziale, che si prende in considerazione.
Si passa da un’incidenza di 0,06 su 1000 nati vivi africani a 76 su 1000 dei nativi americani, primi tra tutti quelli della tribù Navajo, e del popolo Sami (Lapponia).
Ha sicuramente una genesi multifattoriale. È possibile distinguere: fattori genetici, anche se non sono stati individuati degli specifici geni responsabili, ma si fa riferimento a un’eredità poligenica; fattori meccanici, come la posizione pre- e post-natale, la presentazione podalica, storia familiare (R.R. di 12,1 se parente di 1° grado affetto), la macrosomia; fattori ormonali materni (progesterone e relaxina), che potrebbero favorire un’instabilità intrinseca dell’anca.
Molto spesso troviamo condizioni associate, come il torcicollo miogeno congenito (2,4% al 20%), piede metatarso varo (1,53% a 10%), piede torto congenito classico (0,3% a 5,9%) e malformazioni scheletriche arti inferiori
.
La diagnosi strumentale
Attualmente, l’indagine strumentale che ci permette una diagnosi accurata e precoce si basa esclusivamente sull’impiego dell’ecografia, largamente diffusa negli ultimi anni e che ha soppiantato l’utilizzo dell’esame radiologico convenzionale.
L’ecografia si è dimostrata un accurato metodo di diagnosi nei primi mesi di vita, consentendo di evidenziare tutte le strutture anatomiche dell’anca del bambino. Tra le varie metodologie di studio e classificazioni ecografiche, quella di Graf è sicuramente la più diffusa in Europa e permette di classificare il grado di gravità dell’anomalia dell’anca, in base alla sua morfologia e ai valori degli angoli alfa e beta.
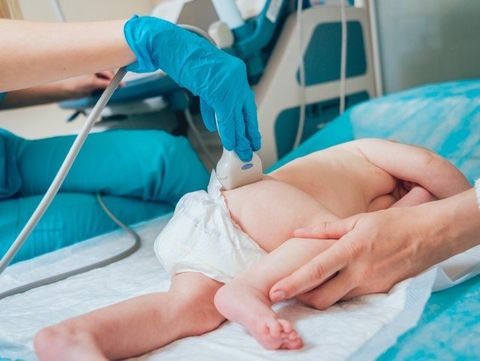
La metodica di studio
L’esame ecografico viene condotto con il piccolo paziente in decubito laterale con cosce e gambe flesse e ginocchio del lato in esame addotto, utilizzando sonde lineari di frequenza 5-7,5 MHz. La sonda deve essere appoggiata sull’anca perpendicolarmente al piano cutaneo di appoggio eseguendo, in sostanza, una sezione frontale al centro dell’acetabolo, corrispondente alla “sezione frontale standard”, secondo la definizione di Graf. Questa sezione, consente la corretta individuazione dei punti di repere fondamentali, che sono: la linea di base (che va dal punto d’inserzione della capsula al margine cotiloideo), la linea acetabolare (tangente al margine ileale inferiore e al margine cotiloideo) e la linea dell’asse cartilagineo (tra il margine cotiloideo e il centro degli echi del labbro acetabolare), in base alle quali si formano l’angolo alfa e l’angolo beta fondamentali nella classificazione dei vari tipi di anca.
L’angolo alfa (angolo del ciglio osseo) risulta indicativo dell’inclinazione del tetto acetabolare ed è compreso tra la linea di base e la linea acetabolare. L’angolo beta (angolo del ciglio cartilagineo) è indicativo del grado di inclinazione del tetto cartilagineo della testa femorale ed è compreso tra la linea di base e la linea dell’asse cartilagineo.
In tal modo è stato possibile tipizzare quattro principali tipi di anca e alcuni sottotipi a partire dal tipo I, anca normale, sino al tipo IV, anca lussata (Graf, 2014).
La radiografia del bacino trova la sua indicazione soltanto dopo i 4 mesi di vita, allorché i centri di ossificazione della testa femorale siano già sviluppati nella maggior parte dei lattanti. In considerazione dell’importanza della diagnosi precoce In alcuni paesi europei, come l’Austria e la Germania, si esegue lo screening ecografico universale; cioè tutti i neonati sono sottoposti a ecografia, indipendentemente dai fattori di rischio anche se è noto che una displasia lieve dell’anca rilevata all’ecografia potrebbe risolversi spontaneamente in una percentuale elevata di casi.
Non va sottovalutato inoltre il fatto che, come in tutti gli esami ecografici, l’esito dell’indagine dipende dall’esperienza dell’operatore. In alternativa, molti centri di assistenza sanitaria in Europa, Regno Unito, e Stati Uniti svolgono uno screening ecografico selettivo (per soggetti giudicati ad alto rischio).
Sicuramente affinché il programma di screening selettivo possa avere successo, dovrebbe essere standardizzato e proprio per questo motivo è di fondamentale importanza la collaborazione tra pediatri, ortopedici e la famiglia, che devono impegnarsi nell’informazione, fornendo delle valide indicazioni per la sua attuazione.
Inoltre, la popolazione a rischio deve essere adeguatamente delineata (sesso, familiarità, alterazioni uterine, malformazioni associate, gemellarità). In Italia si preferisce attuare uno screening globale (Emilia Romagna e Piemonte) sottoponendo allo screening clinico tutti i neonati (Manovra di Ortolani e Barlow) e all’esame ecografico precoce, sia nei soggetti con certa e dubbia positività ai test clinici per l’instabilità dell’anca, sia nei soggetti con presenza di fattori di rischio universalmente riconosciuti (storia familiare e presentazione podalica senza distinzione di sesso).
Nella maggior parte dei casi, le lievi anomalie della morfologia e della stabilità, che sono presenti alla nascita si risolveranno, senza alcun tipo di trattamento.
Lo screening ecografico verrà eseguito a tutti i neonati entro la fine del secondo mese di vita. Infatti, in assenza di segni clinici e fattori di rischio, la displasia può essere lo stesso presente, e inoltre, a questa età, gli esami ecografici di controllo, consentono che in caso di displasia grave, sia ancora possibile attuare un trattamento precoce, in un’età in cui il potenziale di guarigione dell’anca è ancora molto alto.
Lo screening clinico associato all’esame ecografico viene considerato il metodo maggiormente utile per la valutazione, riducendo i costi chirurgici, grazie a una efficace e precoce diagnosi, che si traduce in una maggiore propensione a trattamenti non invasivi.
Oggigiorno tale metodica è considerata il gold standard per la diagnosi precoce, nonché fattore chiave per un tempestivo approccio terapeutico, premessa fondamentale per una prognosi ottimale. Ne consegue che, come affermato da numerosi specialisti, l’approccio ecografico universale, come attuato in Austria e Germania potrebbe essere l’ideale.
Conclusioni
La displasia dell’anca è sfida impegnativa, sia per il piccolo paziente, che per la famiglia, i pediatri e gli ortopedici pediatrici. È obbligatorio un trattamento differenziato in base all’età in cui viene effettuata la diagnosi. Per tale motivo è di fondamentale importanza una diagnosi tempestiva, unico modo per mettere a punto un trattamento precoce. La prognosi durante i sei mesi di vita è migliore rispetto a una diagnosi tardiva. Il successo del trattamento conservativo, mediante divaricatore, richiede una totale e accurata adesione da parte dei genitori confortata dai necessari controlli periodici.



